سکته مغزی یکی از جدیترین مشکلات پزشکی است که میتواند به سرعت زندگی فرد را تغییر دهد، اما خبر خوب این است که با تشخیص زودهنگام و درمان به موقع، بسیاری از اثرات آن قابل بهبود است. سکته مغزی زمانی رخ میدهد که جریان خون به بخشی از مغز قطع یا کاهش مییابد، که باعث آسیب به سلولهای مغزی و اختلال در عملکردهای حیاتی میشود.
با این حال، پیشرفتهای چشمگیر در علم پزشکی، روشهای درمانی نوین و برنامههای بازتوانی، این امکان را فراهم کرده که بسیاری از بیماران پس از سکته مغزی بتوانند بهبود چشمگیری پیدا کنند و زندگی عادی خود را از سر بگیرند. در این مقاله به بررسی تمام اطلاعاتی که درباره سکته مغزی،علائم و راه های تشخبص آن باید بدانید؛ میپردازیم.

سکته مغزی چیست؟
سکته مغزی یک وضعیت اورژانسی است که زمانی رخ میدهد که جریان خون به قسمتی از مغز قطع یا کاهش مییابد. مغز برای عملکرد صحیح خود به مقدار زیادی خون و اکسیژن نیاز دارد، و در صورتی که این تأمین قطع شود، سلولهای مغزی شروع به مرگ میکنند.
این وضعیت میتواند به دلیل مسدود شدن رگهای خونی یا خونریزی در مغز رخ دهد. در سکته مغزی ایسکمیک، لخته خون باعث مسدود شدن رگها میشود، در حالی که در سکته مغزی هموراژیک، خونریزی به دلیل پاره شدن رگهای خونی ایجاد میشود. در هر دو نوع، آسیب به مغز میتواند منجر به ناتوانیهای شدید جسمی و ذهنی شود.
علائم سکته مغزی
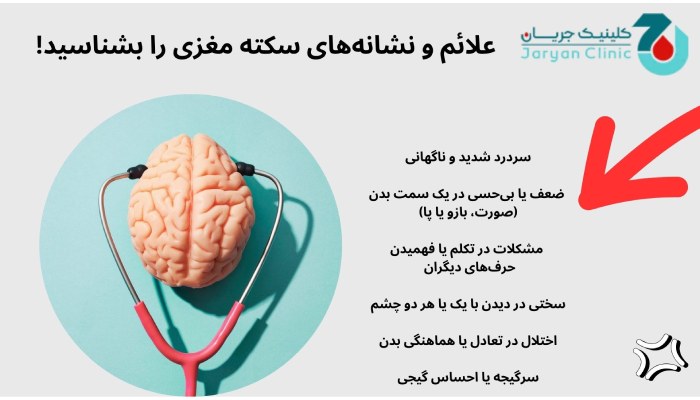
اگر شما یا فردی که در کنار شماست علائم سکته مغزی را تجربه میکنید، باید به زمان شروع این علائم توجه داشته باشید. برخی از روشهای درمان سکته مغزی زمانی مؤثرترند که بلافاصله پس از شروع سکته مغزی انجام شوند. بنابراین، زمان دقیق شروع علائم میتواند تأثیر زیادی در انتخاب درمانهای مناسب و بهبود نتایج درمانی داشته باشد. علائم سکته مغزی ممکن است به طور ناگهانی و بدون هیچ هشدار قبلی رخ دهند و بسته به نوع سکته و میزان آسیب به مغز، شدت آنها متفاوت باشد.
از جمله علائم رایج سکته مغزی میتوان به مشکل در صحبت کردن و درک گفتار اشاره کرد. فرد مبتلا به سکته ممکن است گیج و سردرگم باشد، صحبتهایش تلوتلو بخورد یا قادر به درک سخنان دیگران نباشد. این مشکل میتواند شامل از دست دادن توانایی انتخاب کلمات مناسب یا بیان جملات شود.
دیگر علائم شامل بیحسی، ضعف یا فلج در صورت، دست یا پا است که معمولاً فقط یک طرف بدن را تحت تأثیر قرار میدهد. برای تشخیص این مشکل، از فرد بخواهید که هر دو دست خود را بالا بیاورد. اگر یکی از دستها نتواند بالا برود یا به سمت پایین بیفتد، این میتواند نشانهای از سکته مغزی باشد. همچنین در برخی افراد، زمانی که سعی میکنند لبخند بزنند، ممکن است یک طرف دهان افتاده و دچار مشکل شود که نشاندهنده ضعف عضلات صورت است.
مشکل در بینایی نیز یکی دیگر از علائم معمول سکته مغزی است. فرد ممکن است ناگهان دچار تاری دید یا از دست دادن بینایی در یک یا هر دو چشم شود. در برخی موارد، فرد ممکن است دچار دوبینی (دیدن دو تصویر از یک شیء) شود. این علائم نشاندهنده وجود اختلال در بخشهایی از مغز است که مسئول پردازش بینایی هستند.
در کنار این مشکلات، یک سردرد شدید و ناگهانی نیز میتواند یکی از علائم سکته مغزی باشد، بهویژه اگر با تهوع، استفراغ، سرگیجه یا تغییرات در سطح هوشیاری همراه باشد. این سردرد ممکن است ناشی از خونریزی در مغز (سکته مغزی هموراژیک) باشد.
دیگر علائم سکته مغزی شامل مشکلات مربوط به حرکت و تعادل است. فردی که دچار سکته مغزی شده، ممکن است هنگام راه رفتن دچار سستی و عدم تعادل شود یا هماهنگی حرکات خود را از دست بدهد. این علائم میتوانند باعث افتادن فرد یا احساس ناتوانی در حرکت درست شوند. در مجموع، هرکدام از این علائم اگر به طور ناگهانی بروز پیدا کنند، باید بهعنوان نشانهای از سکته مغزی در نظر گرفته شوند و فرد باید فوراً به اورژانس منتقل شود.
در نهایت، مهمترین نکته در مواجهه با سکته مغزی این است که زمان در درمان بسیار اهمیت دارد. هرچه سریعتر درمان آغاز شود، احتمال بهبودی بیشتر خواهد بود. بنابراین اگر شما یا کسی که در کنار شماست علائم سکته مغزی را تجربه کردید، باید فوراً به خدمات اضطراری تماس بگیرید و به پزشکان زمان شروع علائم را اطلاع دهید.

علائم سکته ی مغزی
انواع سکته مغزی
سکتههای مغزی به طور کلی به دو دسته اصلی تقسیم میشوند: سکته مغزی ایسکمیک و سکته مغزی هموراژیک. در ادامه به توضیح این انواع و زیرمجموعههای آنها پرداخته میشود:
1. سکته مغزی ایسکمیک (Ischemic Stroke)
این نوع سکته، شایعترین نوع سکته مغزی است و در حدود ۸۵% از موارد سکتههای مغزی مشاهده میشود. در این نوع سکته، جریان خون به دلیل انسداد یکی از رگهای خونی مغز کاهش مییابد یا قطع میشود. دو نوع اصلی سکته ایسکمیک عبارتند از:
2. سکته مغزی ترومبوزی (Thrombotic Stroke)
این نوع سکته زمانی رخ میدهد که یک لخته خون (ترومبوس) در یکی از رگهای خونی مغز تشکیل شود. این لخته معمولاً در رگهای مغزی بزرگتر ایجاد میشود و موجب کاهش یا قطع جریان خون در مغز میشود. بیماریهای عروقی مانند تصلب شرایین (آترواسکلروزیس) میتوانند منجر به تشکیل لخته خون در رگهای مغزی شوند.
3. سکته مغزی آمبولی (Embolic Stroke)
در این نوع سکته، لخته خون یا یک ذره دیگر (آمبولی) از قسمتهای دیگر بدن (عمدتاً از قلب یا رگهای بزرگ گردنی) به سمت مغز حرکت میکند و باعث انسداد رگهای خونی مغز میشود. این لختهها ممکن است از دل یک بیماری قلبی مانند فیبریلاسیون دهلیزی یا بیماری دریچهای قلبی ناشی شوند.
4. سکته مغزی هموراژیک (Hemorrhagic Stroke)
سکته مغزی هموراژیک زمانی اتفاق میافتد که یکی از رگهای خونی مغز پاره میشود و خون به بافتهای مغزی نشت میکند. این نوع سکته نسبت به سکته ایسکمیک کمتر شایع است، اما معمولاً آسیبهای شدیدی ایجاد میکند. دو نوع اصلی سکته هموراژیک عبارتند از:
5. سکته مغزی پارگی آنوریسم (Aneurysmal Subarachnoid Hemorrhage)
این نوع سکته زمانی رخ میدهد که یک آنوریسم (یک برآمدگی یا حباب در دیواره رگ خونی) در مغز پاره میشود و خون در فضای بین مغز و جمجمه نشت میکند. این نوع سکته معمولاً با درد شدید و ناگهانی در سر همراه است. ( درمان آنوریسم مغزی)
6. سکته مغزی خونریزی داخل مغزی (Intracerebral Hemorrhage)
در این نوع سکته، خون در داخل بافت مغز نشت میکند. این نوع سکته معمولاً به دلیل فشار خون بالا (هایپرتانسیون) یا اختلالات خونی مانند هموفیلی یا مصرف داروهای رقیقکننده خون رخ میدهد. این نوع سکتهها میتوانند به سرعت پیشرفت کرده و موجب آسیب شدید مغزی شوند.
7. سکته مغزی گذرا (Transient Ischemic Attack – TIA)
سکته مغزی گذرا، که به آن “سکته کوچک” نیز گفته میشود، به اختلال موقت در جریان خون مغز اطلاق میشود که معمولاً کمتر از 24 ساعت طول میکشد و علائم آن به طور کامل از بین میرود. اگرچه علائم سکته گذرا به طور موقت از بین میروند، اما این نوع سکته ممکن است نشانهای از سکته مغزی اصلی در آینده باشد و باید جدی گرفته شود.
8. سکته مغزی میکرو (Silent Stroke)
این نوع سکتهها به صورت غیرقابل شناسایی توسط فرد مبتلا رخ میدهند و معمولاً در نتیجه کاهش جریان خون در رگهای خونی مغز ایجاد میشوند. سکتههای میکرو معمولاً باعث علائم فوری نمیشوند، اما میتوانند به تدریج به اختلالات شناختی و مشکلات عصبی منجر شوند.
علت سکته مغزی
سکته مغزی زمانی رخ میدهد که جریان خون به بخشی از مغز به طور ناگهانی قطع یا محدود شود، که میتواند به آسیبهای مغزی جدی منجر گردد. این اختلال در جریان خون ممکن است به دلیل انسداد رگهای مغزی یا خونریزی در بافت مغز ایجاد شود. در هر دو نوع سکته مغزی، مغز قادر به دریافت اکسیژن و مواد مغذی لازم برای عملکرد خود نیست که باعث آسیب و مرگ سلولهای مغزی میشود.
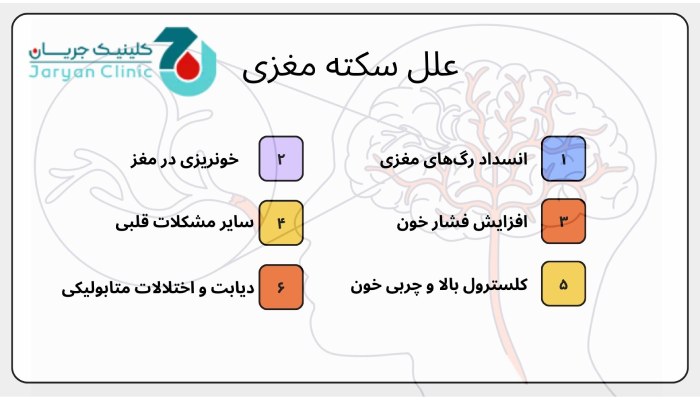
علل سکته مغزی میتواند ناشی از عوامل مختلفی باشد که به دو دسته اصلی تقسیم میشوند: نوع ایسکمیک که به دلیل کاهش یا قطع جریان خون ایجاد میشود و نوع هموراژیک که به دلیل خونریزی در مغز رخ میدهد. در ادامه علل سکته مغزی ذکر خواهد شد:
1. آترواسکلروز (تصلب شرایین)
2. ترومبوز (لخته خون در رگهای مغزی)
3. آمبولی (انتقال لخته خون از سایر بخشهای بدن)
4. فشار خون بالا
5. آنوریسم مغزی (برآمدگی رگ خونی)
6. اختلالات خونریزی (هموفیلی یا داروهای رقیقکننده خون)
7. بیماریهای قلبی (مانند فیبریلاسیون دهلیزی)
8. سوء مصرف مواد مخدر (مانند کوکائین)
بیشتر بخوانید: سکته مغزی خاموش
سکته مغزی چگونه تشخیص داده می شود؟
تشخیص سکته مغزی معمولاً با استفاده از تاریخچه پزشکی بیمار، معاینه بالینی و تستهای تصویربرداری دقیق انجام میشود. در ابتدا، پزشک علائم بالینی بیمار را ارزیابی میکند که شامل بررسی توانایی حرکتی، قدرت عضلانی، هماهنگی، صحبت کردن، و حواس پنجگانه است.
همچنین، پزشک ممکن است از بیمار بخواهد برخی آزمایشها مانند “آزمون F.A.S.T” (صورت، بازو، گفتار، زمان) را انجام دهد تا به سرعت علائم سکته مغزی را شناسایی کند. این آزمایش به سرعت تشخیص کمک میکند و در موارد بحرانی زمان را برای درمان بهینه میکند.
برای تأیید تشخیص، از آزمایشهای تصویربرداری مانند سیتیاسکن (CT scan) یا امآرآی (MRI) استفاده میشود. سیتیاسکن به سرعت خونریزی مغزی را تشخیص میدهد و در تشخیص سکته مغزی هموراژیک مفید است. امآرآی تصویربرداری دقیقتری از مغز را فراهم میکند و میتواند سکتههای مغزی ایسکمیک را شناسایی کند، بهویژه اگر زمانی کوتاه از شروع علائم گذشته باشد. همچنین، در برخی موارد پزشکان ممکن است از آلتراسونوگرافی برای ارزیابی رگهای گردن و مغز و تشخیص آمبولی یا ترومبوز استفاده کنند.
عوامل خطر سکته مغزی
عوامل خطر سکته مغزی شامل شرایط پزشکی و سبک زندگی هستند که احتمال بروز سکته مغزی در سالمندان را افزایش میدهند. این عوامل میتوانند به طور مستقیم یا غیرمستقیم بر سلامت رگهای خونی مغز تأثیر بگذارند و زمینهساز سکته مغزی شوند. برخی از مهمترین عوامل خطر عبارتند از:
1. فشار خون بالا (هایپرتنشن)
فشار خون بالا یکی از عوامل اصلی خطر سکته مغزی است، زیرا میتواند به دیواره رگهای خونی آسیب زده و موجب پارگی یا انسداد رگها شود.
2. بیماریهای قلبی (مانند فیبریلاسیون دهلیزی)
مشکلات قلبی میتوانند منجر به تشکیل لخته خون شوند که این لختهها ممکن است به مغز منتقل شده و باعث سکته مغزی شوند.
3. آترواسکلروز (تصلب شرایین)
تجمع چربی، کلسیم و سایر مواد در دیواره رگها باعث تنگ شدن رگها میشود و ممکن است جریان خون را مسدود کرده و به سکته مغزی منجر شود.
4. دیابت
دیابت میتواند باعث آسیب به رگهای خونی و افزایش احتمال تشکیل لخته خون و التهاب در بدن شود که به نوبه خود خطر سکته مغزی خفیف را نیز بالا میبرد.
5. سیگار کشیدن
مصرف سیگار باعث ضعیف شدن دیواره رگها و افزایش فشار خون میشود و احتمال انسداد رگها و لخته شدن خون را افزایش میدهد.
6. چربی خون بالا (هایپرلیپیدمی)
سطح بالای کلسترول LDL (کلسترول بد) میتواند به تجمع پلاکها در رگها کمک کند و باعث تنگ شدن یا انسداد رگها شود.
7. چاقی و کمتحرکی
اضافه وزن و کمتحرکی از عوامل خطر اصلی برای بروز سکته مغزی هستند، زیرا این شرایط میتوانند فشار خون را افزایش دهند و به بیماریهای قلبی و دیابت منجر شوند.
8. مصرف مواد مخدر (مانند کوکائین)
مصرف مواد مخدر میتواند به طور ناگهانی فشار خون را افزایش دهد و منجر به اختلالات شدید در رگهای مغزی شود.
9. سن و جنس
با افزایش سن، خطر سکته مغزی افزایش مییابد. همچنین مردان به طور معمول بیشتر از زنان در معرض سکته مغزی قرار دارند.
10. سابقه خانوادگی
افرادی که در خانواده خود سابقه سکته مغزی دارند، احتمال بیشتری برای ابتلا به این بیماری دارند.
چه زمانی برای سکته مغزی به پزشک مراجعه کنیم؟
در صورت بروز علائم سکته مغزی، باید بلافاصله به پزشک مراجعه کرد، زیرا درمان سریع میتواند به میزان زیادی از آسیبهای مغزی جلوگیری کند و شانس بهبودی را افزایش دهد. علائم سکته مغزی معمولاً به صورت ناگهانی ظاهر میشوند و شامل مشکلاتی در گفتار، ضعف یا بیحسی در یک طرف بدن، تاری دید، یا سردرد شدید و ناگهانی میباشند. به طور خاص، اگر هر یک از علائم زیر مشاهده شود، نیاز به مراجعه فوری به پزشک یا اورژانس است:
1. ضعف ناگهانی در صورت، بازو یا پا، به ویژه در یک طرف بدن.
2. اختلال در صحبت کردن یا درک صحبت دیگران
3. از دست دادن تعادل یا هماهنگی، یا احساس سرگیجه شدید.
4. تاری دید یا از دست دادن بینایی در یک یا هر دو چشم.
5. سردرد شدید و ناگهانی که ممکن است با تهوع یا استفراغ همراه باشد.
در این شرایط، هر دقیقه حائز اهمیت است و تأخیر در درمان میتواند به آسیبهای مغزی بیشتر و کاهش شانس بهبودی منجر شود. بنابراین، هرگونه علائم مشکوک به سکته مغزی باید به طور فوری ارزیابی و درمان شود.
نتیجهگیری
سکته مغزی یک وضعیت اضطراری پزشکی است که به دلیل اختلال در جریان خون به مغز، میتواند منجر به آسیبهای جدی مغزی و ناتوانیهای طولانیمدت شود. این اختلالات معمولاً به دو صورت ایسکمیک (کاهش یا قطع جریان خون) و هموراژیک (خونریزی در مغز) رخ میدهند.
عوامل خطر عمده شامل فشار خون بالا، بیماریهای قلبی، دیابت، چربی خون بالا، و سبک زندگی ناسالم هستند. تشخیص سریع و درمان فوری از طریق روشهای تصویربرداری مانند سیتیاسکن و امآرآی میتواند در کاهش آسیبهای مغزی و بهبود شانس بهبودی بیمار موثر باشد. پیشگیری از سکته مغزی با کنترل عوامل خطر و ارتقاء سبک زندگی سالم میتواند به طور قابل توجهی از بروز این وضعیت جلوگیری کند.
